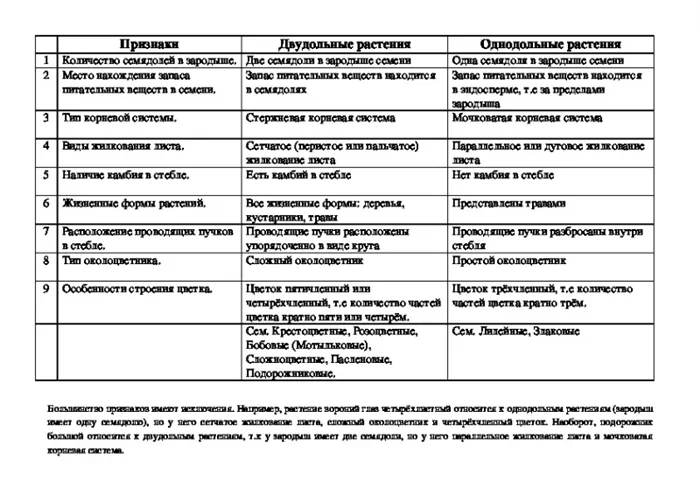
В начале менструального цикла в одном из яичников (редко в двух) начинают расти 25-40 фолликулов, которые одновременно наполняются жидкостью — «созревают». Только один из них становится зрелым, редко два.
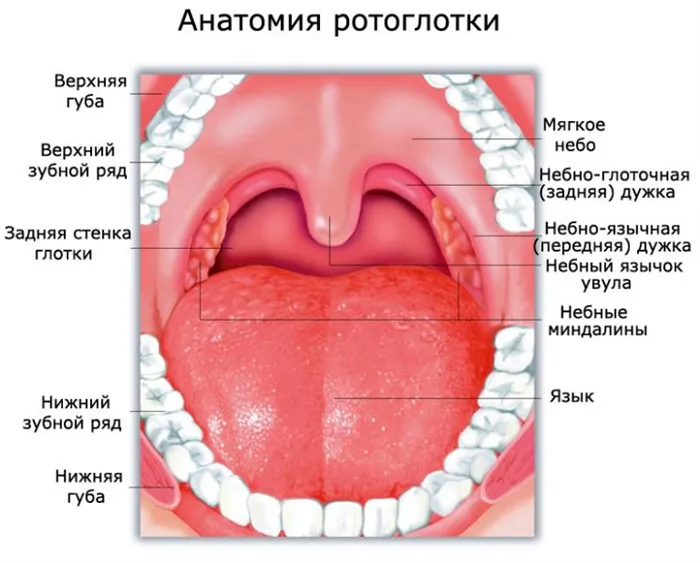
Женская анатомия
Женские репродуктивные органы делятся на две части — наружную (доступную глазу) и внутреннюю (в основном недоступную для невооруженного глаза). Давайте рассмотрим каждую из этих единиц в различных формах.
Внешняя женская анатомия включает лобковую кость и вульву. Именно эта загадочная вульва получила больше названий, чем любая другая часть женской анатомии: «частные части», «там», «внизу», «йони» и многие другие. В современной культуре, которая до недавнего времени не поощряла женщин понимать или исследовать свои интимные части тела, женщины упускают важную возможность положительно повлиять на свое здоровье. Когда вы знаете, что для вас нормально, вы можете лучше распознать, когда что-то идет не так.
Вульва — это название совокупности наружных женских половых органов, сгруппированных вокруг влагалища (внутреннего органа), которые включают большие и малые половые губы, клитор, влагалищный мешок, выпуклость половых губ и бартолиновы железы. Вместе они образуют овальную форму вокруг влагалища.

Малые половые губы меньше и окружают влагалище. Большие половые губы больше, а после полового созревания наружная часть больших половых губ покрывается лобковыми волосами. В месте соединения больших половых губ (около лобковой кости) находится клитор. Ниже приводится краткое описание наиболее важных структурных образований этой области.
Лобок
Лобковый узел или узел Венеры — это область в передней части тазовой кости, где обычно «растут» лобковые волосы; это масса жировой ткани, окружающая лобковую кость. Она содержит железы, выделяющие кожное сало. Другие железы выделяют вещества, называемые феромонами, которые участвуют в сексуальном влечении.
Половые губы
Мажоры — это мясистые кожные структуры, расположенные снаружи и по обе стороны от входа во влагалище. Каждая из этих «половых губ» имеет две поверхности: внешнюю, пигментированную поверхность, покрытую лобковыми волосами, и внутреннюю, гладкую поверхность, заполненную фолликулами, поглощающими кожное сало. Они сокращаются или набухают и реагируют как на температуру, так и на прикосновение, и эти «губы» чрезвычайно чувствительны. Меньшие губы — это внутренние губы, так как они расположены на внутренней стороне внешних губ и могут различаться по размеру. Они также выполняют защитную функцию, окружая и ограждая вход во влагалище и наружную уретру. Они еще более чувствительны, чем большие половые губы, и также набухают при сексуальной стимуляции. Обе пары губ потеют и выделяют секрецию, которая используется для увлажнения вульвы и ее защиты.
Клитор
Клиторальная головка расположена в верхней части вульвы, где сходятся малые половые губы. Обычно она размером с горошину, хотя у разных женщин она разная. Снаружи доступен только кончик, головка клитора, но он имеет два ствола, которые уходят в тело на 10-12 см. Клитор содержит множество нервных окончаний, которые очень чувствительны, особенно во время сексуальной стимуляции, и, как и половой член, наполняется кровью при сексуальной стимуляции. Снаружи он окружен так называемым «клиторальным капюшоном» — складкой кожи, которая окружает головку и защищает ее от излишнего трения.
Внутренние женские половые органы
Внутренняя женская анатомия начинается с влагалища — канала, ведущего от вульвы к матке. Шейка матки отделяет влагалище от матки, а фаллопиевы трубы соединяют яичники с маткой. Более подробно эти органы рассматриваются в следующих разделах.
Влагалище
Как уже упоминалось, влагалище — это канал, соединяющий вульву с маткой. Его верхняя часть соединена с шейкой матки, а нижняя открывается наружу. Вход во влагалище является частью вульвы. Размер влагалища может варьироваться, но средняя длина составляет около 6-10 см. Однако его длина увеличивается во время стимуляции.
Она также содержит специальные структуры, называемые бартолиновыми железами. Это две железы размером с горошину, расположенные по обе стороны от входа во влагалище. Эти железы отвечают за выделение смазки, чтобы ткани влагалища не были чрезмерно сухими (см. выше). Влагалище также служит каналом для цервикальной слизи, менструальной жидкости и других выделений. При рождении ребенок выталкивается из матки через влагалищный канал на открытый воздух.
Шейка
Шейка матки — это нижняя часть женской матки. Это цилиндрический участок ткани, который отделяет влагалище от остальной части матки. Большую часть месяца наружное отверстие покрыто густой, липкой слизью, которая негостеприимна для бактерий. При наступлении беременности слизь затвердевает и образует цервикальную пробку, которая закрывает цервикальный канал и защищает развивающийся эмбрион до рождения. Во время родов шейка матки расширяется, чтобы ребенок мог пройти через влагалище.
Матка
Матка удерживает плод во время беременности. Он расположен в середине полости малого таза. Этот мышечный мешок будет защищать плод во время беременности. Во время менструального цикла стенка матки утолщается за счет крови, готовясь к выходу яйцеклетки из одного из яичников. Это происходит для того, чтобы подготовить питательную среду для эмбриона, если наступит беременность. Если беременность не наступает, выстилка матки отторгается. Это называется менструацией.
Яичники
Фаллопиевы трубы соединяют яичники с маткой. Когда яичники выделяют яйцеклетку, она направляется по фаллопиевой трубе в матку, где может быть оплодотворена. Если оплодотворенная яйцеклетка имплантируется в стенку фаллопиевой трубы, врачи называют это внематочной беременностью. В этом случае может потребоваться немедленная медицинская помощь, поскольку трубка может разорваться.
Фаллопиевы трубы
Полезная информация по этой теме:
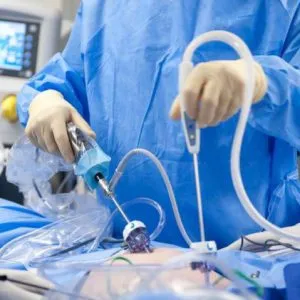
Было доказано, что лапароскопическая хирургия является минимально инвазивной и относительно безопасной для пациента. Правила подготовки и механизм хирургических манипуляций в самой брюшной полости аналогичны лапаротомии — проникновению в полость.
Суть процедуры лапароскопии матки и придатков
Лапароскопия матки и придатков, в отличие от лапаротомии, не требует больших разрезов или большой площади — вся работа на внутренних органах выполняется через 3-4 прокола. Длина проколов обычно не превышает 1 см. Врач вставляет в одно из отверстий длинную полую трубку с камерой — лапароскоп. Прибор выводит на экран изображение состояния внутренних органов, которым руководствуется врач во время операции. Другие проколы используются для введения троакаров — полых трубок со специальными разъемами и насадками — в брюшную полость. Троакары позволяют хирургу выполнять такие хирургические процедуры, как разрезы, наложение швов, коагуляция сосудов и многое другое.
Лапароскопия считается процедурой, которая сводит к минимуму риск большой кровопотери и развития спаек.
Чаще всего лапароскопия назначается именно для удаления матки и ее придатков. Когда лечащий врач поднимает вопрос об удалении органов у женщин детородного возраста, заболевания этих органов делают зачатие или рождение ребенка фактически невозможным и угрожают жизни пациентки. Когда женщина находится в менопаузе, врач может рекомендовать удаление органа при малейших признаках или подозрении на развитие опухоли.
Показания и противопоказания к лапароскопии органов
Наиболее распространенными показаниями для этой процедуры являются:
Должно быть понятно, что женщина, которой сделали операцию до наступления менопаузы, не сможет зачать и выносить ребенка с удаленными придатками или маткой и продолжить жизнь на заместительной гормональной терапии, поэтому должны быть объективные, подтвержденные и проверенные показания для удаления этих внутренних органов.
- множественные фибриомы матки вместе с такими её заболеваниями как гипертрофия, предраковое перерождение, рубцы;
- гиперплазия эндометрия у женщин старше сорока (атипичная или рецидивирующая);
- рак матки, множественные или атипичные полипы в матке, аденомиоз;
- диагностирование и лечение перитонеального или трубного бесплодия;
- неспособность миометрия к сокращению или отслаивание приросшей плаценты экстренно после родов;
- прогрессирующие опухоли яичников;
- склерокистоз или апоплексия яичников в сочетании с опухолями в матке;
- гнойные воспаления яичника, которые перешли на маточные трубы и близко расположенные органы;
- внематочная беременность;
- необходимость контроля эффективности проводимого лечения, или подтверждение диагноза (речь идёт о диагностической лапароскопии).
У женщин старше 50 лет врач назначает операцию, если:
В каких случаях лапароскопическая операция невозможна? Противопоказания включают:
- диагностированы обильные кровотечения из матки;
- присутствуют опухолевые образования, которые активно прогрессируют;
- женщина находится в группе риска по развитию онкологических заболеваний репродуктивной системы.

Такая операция требует хорошей подготовки.
- выпадение матки: в таком случае, лапароскопический доступ в полость живота нецелесообразен, и оперативное вмешательство проводится через влагалище;
- размеры матки аналогичны размерам 16 недели беременности, и не приходят в норму даже после соответствующей медикаментозной терапии;
- кистомы яичников превышают 8 сантиметров в диаметре: новообразования такого размера просто не пройдут через лапароскопический прокол без нарушения их целостности, что категорически запрещено;
- если в брюшной полости скопилось более 1 литра свободной жидкости, назначается лапаротомическая операция;
- ожирение;
- диафрагмальные грыжи;
- большое количество спаек вокруг кишечника;
- патологии тока крови в области ствола мозга.
Осуществление подготовки к процедуре
Если у нее анемия из-за обильных менструаций или других факторов, ее следует лечить, например, принимать различные железосодержащие препараты. В тяжелых случаях значительного снижения гемоглобина
Кроме того, женщине следует сделать рентген и ЭКГ.
Во время подготовки к удалению не следует принимать гормональные контрацептивы — оптимальным является барьерный метод предохранения.
Процедуре предшествует пребывание пациента в больнице в течение как минимум одного дня, поскольку лапароскопия проводится только в стационаре.
Время проведения процедуры выбирается между окончанием менструации и началом овуляции.
- общий мочи и крови;
- коагулограмму;
- биохимический анализ крови;
- анализ на резус-фактор и группу крови;
- ПЦР-мазки из цервикального канала на определение возбудителей венерических заболеваний, а также на присутствие раковых клеток;
- ПЦР на ВИЧ и гепатиты;
- анализ крови на антитела к сифилису.

За день до процедуры женщина садится на легкую диету — исключает из рациона жареную и жирную пищу и отдает предпочтение овощным супам и пюре, кашам, молочным продуктам. Вечером перед сном и утром перед операцией следует очистить кишечник с помощью клизмы. Волосы на лобке и животе должны быть удалены.
Поскольку операция проводится исключительно под общей анестезией, вы не сможете принимать пищу после 18 часов. За 6-8 часов до операции не следует принимать никаких жидкостей.
Накануне лапароскопии и утром пациент получает инъекцию анксиолитика.
КАЖДАЯ ЖЕНЩИНА ДОЛЖНА ЗНАТЬ СТРОЕНИЕ СВОИХ ПОЛОВЫХ ОРГАНОВ!
Женская половая система — это удивительный механизм, который позволяет ей создавать новую жизнь и испытывать радость материнства. Знание принципов его строения дает информацию для родителей и врачей.
Анатомия — это наука о строении. Репродуктивные органы являются лишь одной из частей репродуктивной системы, и их строение объясняется ниже. Чтобы понять, почему в этих органах происходят те или иные процессы, необходимо разобраться в строении половой системы в целом. Многие из вас знакомы с фразой: «Все болезни начинаются с нервов». «
Насколько верно это утверждение, можно судить по тому, что некоторые неврологические и психологические расстройства и заболевания связаны с нарушениями менструального цикла. Функции всех органов контролируются нервной системой. Это то, что связывает нас с окружающей средой и позволяет организму адаптироваться (или нет) к ее изменениям.
Анатомическое строение женских половых органов

Но на одних нервах далеко не уедешь. На пляже можно определить, мужчина это или женщина, просто взглянув на него. Почему? Причиной тому является уникальное вещество в нашем организме — половые гормоны.
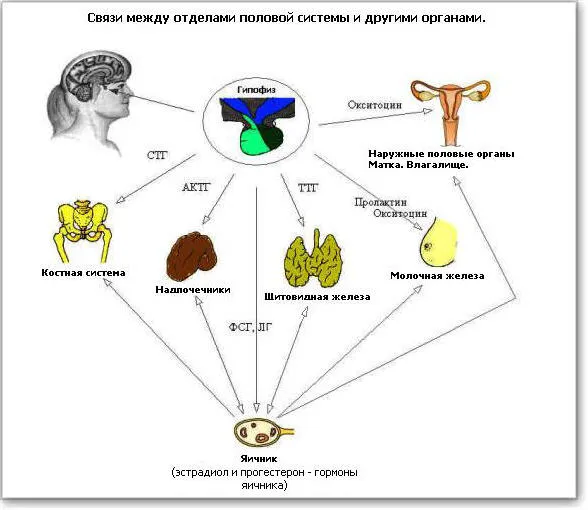
Гормоны играют важную роль как в развитии, так и в функционировании половых органов. Половые железы, яичники, являются частью гормональной системы организма, а половые гормоны отвечают не только за развитие половых признаков. Они влияют на все виды обменных процессов в организме, функционирование других органов и систем.
Содержание статьи
Половая система является частью эндокринной системы и связана с нервной системой. У такого оркестра должен быть дирижер. Это нейроэндокринная железа, гипофиз. Он расположен в головном мозге и осуществляет связь между нервной и эндокринной системами.
Нервные импульсы заставляют гипофиз вырабатывать гормоны; гормоны гипофиза достигают половых желез через кровь (I
Таким образом, женская репродуктивная система (половая система) включает в себя сами половые органы, молочные железы, часть мозга и эндокринные железы, регулирующие работу половых органов.
Репродуктивные органы делятся на внешние и внутренние.
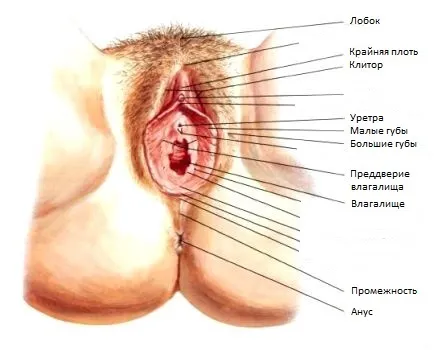
1 — лобковая кость; 2 — клиторальный капюшон; 3 — клиторальная головка; 4 — малые половые губы; 5 — наружное отверстие уретры; 6 — девственная плева (которая образует границу между наружными и внутренними половыми органами); 7 — бартолин; 8 — анус; 9 — вагинальное отверстие; 10 — большие половые губы.
Лобковый симфиз — это эрекция, расположенная впереди и немного выше лобкового симфиза и покрытая волосами, верхняя граница роста которых проходит горизонтально (у мужчин рост волос проходит вверх по средней линии).
Клитор — это маленький (до 1-1,5 см), но очень чувствительный и важный орган, состоящий в основном из кавернозного тела. Мужской половой член имеет аналогичное строение. В corpus cavernosum есть полости, которые заполнены циркулирующей кровью. Во время сексуальной стимуляции эти полости интенсивно наполняются кровью, вызывая увеличение и уплотнение клитора — эрекцию. Эректильная ткань не может сокращаться подобно кровеносному сосуду, поэтому травма клитора может привести к обильному кровотечению.
Малые половые губы — это две складки кожи, которые находятся между большими половыми губами и входом во влагалище. Спереди они смыкаются, образуя клиторальный капюшон. В норме большие половые губы слегка выступают за край больших половых губ и имеют цвет от бледно-розового до темно-коричневого в задних отделах. Половые губы имеют большое количество сосудов и нервных окончаний и представляют собой благородную зону, которая увеличивается в размерах при сексуальной стимуляции за счет притока крови.
Наружные половые органы
Губы различаются по форме и размеру и часто бывают асимметричными. Если форма и размер половых губ доставляют физический или психологический дискомфорт, проводится хирургическая коррекция формы и размера половых губ.
Лобок
Большие и малые половые губы — это промежутки между большими и малыми половыми губами.
Клитор
Большие половые губы — это две выраженные, удлиненные складки кожи по бокам больших половых губ. Спереди половые губы сходятся в переднем слиянии, расположенном над клитором. На задней стороне ВРН сужаются и идут навстречу друг другу, чтобы встретиться у заднего гребня. Кожа наружной поверхности половых губ волосатая, с потовыми и сальными железами. В больших половых губах имеются кровеносные сосуды, нервы и бартолиновые железы. Внутри они покрыты тонкой розовой кожей, напоминающей слизистую оболочку.
Малые половые губы
Под большими и малыми половыми губами есть два отверстия. Одно из этих отверстий диаметром 3-4 мм, расположенное чуть ниже клитора, называется наружным уретральным отверстием, через которое моча выходит из уретры.
Наружное отверстие уретры имеет круглую, полукруглую или звездчатую форму и находится на 2-3 см ниже клитора. Уретра имеет длину 3-4 см и расширяется до 1 см и более. Она прикреплена к передней стенке влагалища по всей его длине. В наружном устье уретры с обеих сторон находится экскреторный проток парауретральных желез. Они производят выделения, которые увлажняют слизистую оболочку наружного отверстия уретры.
Половая щель
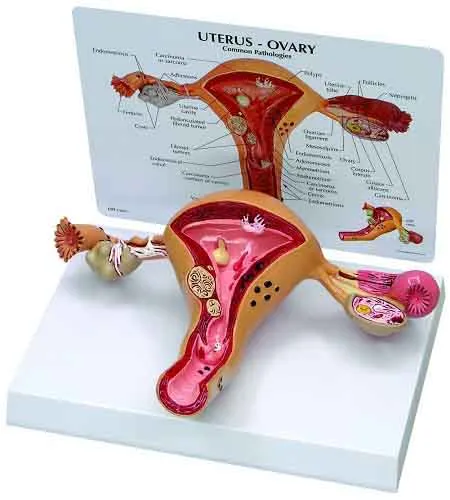
Внутренние половые органы расположены в полости малого таза и соединены с ним мышцами, связками и фасциями соединительной ткани.
Большие половые губы
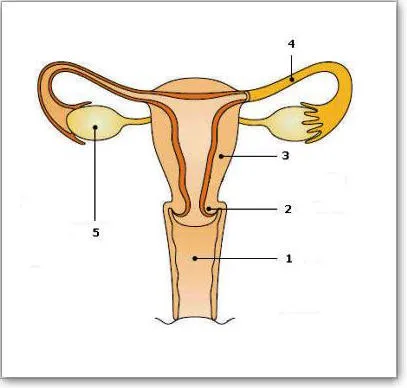
1-лампочка. 2 — шейка матки. 3 — матка. Маточные придатки: 4- Фаллопиевы трубы. 5 — Яичники.
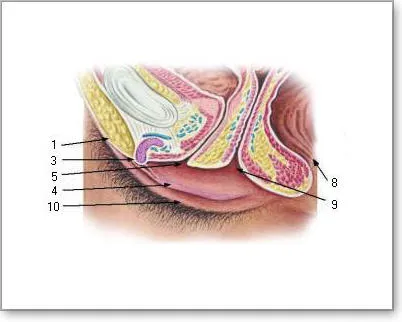
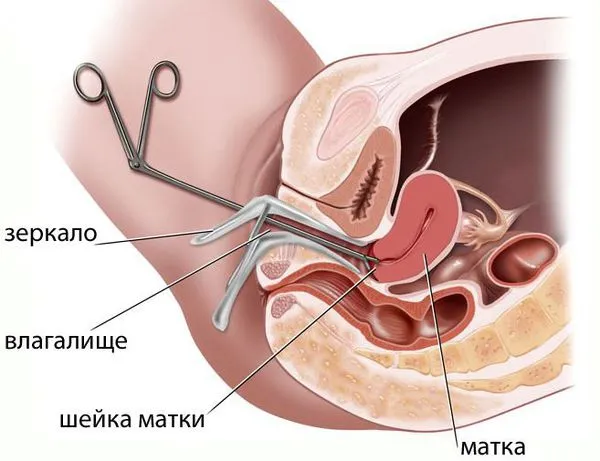
Влагалище — это слегка растянутый мышечный орган, представляющий собой трубку длиной 7-8 см. Верхняя часть стенки влагалища соединена с шейкой матки. Влагалище имеет переднюю и заднюю стенки, граничащие с мочевым пузырем, уретрой и прямой кишкой.
Наружное отверстие мочеиспускательного канала
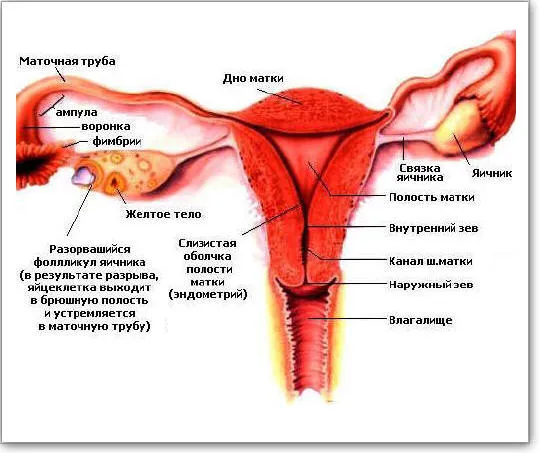
Матка — это полый, мускулистый, грушевидный орган, состоящий из двух частей: тела и шейки. Тело матки плавает в середине таза. Мочевой пузырь находится спереди, а прямая кишка — сзади. На рисунке полость матки изображена в виде треугольника, вершина которого направлена вниз. В верхних углах находятся два отверстия, левое и правое. Это отверстия фаллопиевых труб. Полость матки соединена с маточными трубами через отверстия и с брюшной полостью через маточные трубы.
Внутренние половые органы
Стенки полости матки выстланы слоем слизистой оболочки, называемой эндометрием. В первой половине менструального цикла эндометрий под воздействием половых гормонов подготавливается к приему оплодотворенной яйцеклетки, но если оплодотворения не происходит, эндометрий отторгается. Этот процесс сопровождается кровотечением — менструацией. Матка является по сути рецептором для эмбрионов. В этом случае из оплодотворенной яйцеклетки развивается эмбрион.
Патологические образования в матке (полипы, фибромиомы, спайки и т.д.) нарушают нормальный процесс имплантации эмбриона и приводят к бесплодию и выкидышу. Патологические образования в полости матки удаляются с помощью гистероскопии.
Влагалище
Шейка матки имеет цилиндрическую (коническую у небеременной женщины) форму и частично погружена во влагалище (влагалищная часть шейки матки). В середине шейки матки находится веретенообразный канал — цервикальный канал (канал матки). Верхний конец этого канала открывается в полость матки — внутренний зев. Нижнее отверстие открывается во влагалище — наружную глотку. Цервикальный канал соединяет влагалище с полостью матки.
Матка
Слизистая оболочка цервикального канала имеет железы, выделяющие густую слизь, которая служит «слизистой пробкой». Цервикальная слизь является барьером для «биологического мусора» (мертвых тел клеток, бактерий и т.д.) в полости матки. Влагалище вместе с цервикальным каналом образует родовой канал во время родов, через который плод продвигается наружу.
Шейка матки прикреплена к полости таза связочным аппаратом: крестцово-подвздошной связкой и сердечной связкой. К ним прикреплены фасции лобковой и прямой кишки, которые поддерживают стенки и своды влагалища, мочевого пузыря и прямой кишки. Повреждение соединительнотканного аппарата приводит к опущению тазовых органов — pelvic organ prolapse.
Маточные трубы — это парные полые мышечные структуры длиной около 13 см. Конец трубки, прилегающий к яичнику, расширяется в воронку с бахромчатыми концами. Внутренняя поверхность трубок покрыта слизистой оболочкой и ресничками. Реснички находятся в постоянном движении и, вместе с перистальтическими сокращениями самой маточной трубы, помогают яйцеклетке пройти из яичника в матку. Поэтому основная функция матки — транспортная.
Шейка матки
Посещение гинеколога необходимо всем женщинам ежегодно с начала половой жизни. Некоторые заболевания, например, новообразования, можно обнаружить только во время обследования с помощью зеркал.
Вы должны обратиться к врачу, если у вас периодически или постоянно наблюдаются следующие симптомы:
Все эти симптомы указывают на нарушения в репродуктивной системе. Нередко у женщин с гормональным дисбалансом наблюдаются перепады настроения. Нередко женщины с гормональным дисбалансом раздражительны, страдают от бессонницы и хронической усталости.
Маточные трубы
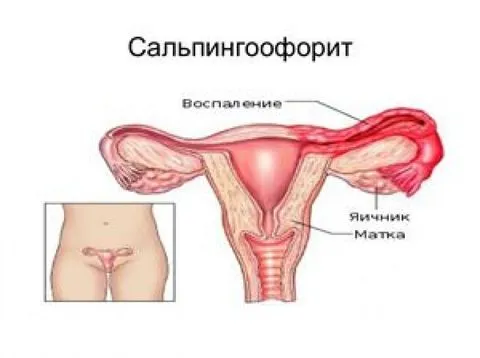
В острой стадии воспалительного процесса яичники могут увеличиваться. Поэтому при пальпации нижней части живота женщина может ощущать боль или дискомфорт.
Когда нужно обращаться к врачу
Когда болезнь переходит в хроническую форму, симптомы выражены слабо. Болезненные симптомы могут возникать только перед или во время менструации. Из-за изменений в гормональном балансе может наблюдаться снижение либидо.
Хроническую форму сложнее диагностировать и лечить. Поэтому при незначительных изменениях в женском здоровье следует обратиться к гинекологу.
- Не наступила менструация до 15-16 лет. В этом случае девочку обязательно нужно показать детскому гинекологу.
- Сильные боли внизу живота, усиливающиеся перед менструацией.
- Сбой цикла.
- Отсутствие менструации более 2-3 месяцев.
- Отсутствие беременности в течение года при активной половой жизни без предохранения.
- Дискомфорт при половой близости.
- Кровяные выделения между менструациями.
- Обильные, длительные и болезненные кровотечения.
- Невынашивание беременности.
Причины зависят от конкретного диагноза. Воспаления в яичниках часто имеют инфекционную природу. Патогенные микроорганизмы проникают через влагалище и поднимаются к яичникам. Воспаление может также распространиться на железы из соседних органов, например, из мочевыводящих путей.
К наиболее распространенным причинам, которые могут привести к различным нарушениям функций женских органов, относятся:
Травмы брюшной полости или органов малого таза — нередкая причина проблем с яичниками. На уровень гормонов у женщин также влияет их эмоциональное состояние. Постоянный стресс и постоянные переживания могут привести к дисфункции репродуктивной системы.
Функция яичников контролируется гипофизом. По этой причине расстройство часто вызвано нарушением работы гипоталамо-гипофизарной системы. Нельзя исключить генетическую предрасположенность, например, в случае диагностирования рака. Если у родственницы по женской линии была опухоль в женских половых органах, риск такого диагноза значительно повышается.
Почему возникают заболевания яичников
Единственной профилактикой заболевания яичников является внимательное и осторожное отношение к себе и регулярные осмотры у гинеколога.
Типичные симптомы острого воспалительного процесса в придатках матки (или обострения хронического процесса) — боль в животе, повышение температуры, выделения из половых путей.
- Снижение местного иммунитета.
- Частая смена половых партнеров.
- ИППП.
- Переохлаждение.
- Аборты.
- Эндокринные нарушения.
- Длительный прием гормональных контрацептивов.
- Наличие хронических инфекционных очагов в органах малого таза.
- Внутриматочные манипуляции (диагностика, установка спирали, операции).
- Аномалии развития яичников.
Гинеколог должен правильно записать данные бустера: Информация об образе жизни, заболеваниях, возрасте первой менструации, ведет ли женщина активную половую жизнь, какие гинекологические заболевания у нее были, была ли беременность и чем она закончилась.
Факты, на основании которых врач пришел к выводу, что у нее сальпингоофорит:
После сбора истории болезни вас проверят на наличие беременности, которая также может быть внематочной. Затем врач проведет гинекологическое обследование кала. При остром воспалении пальпация придатков матки болезненна; при хроническом воспалении придатки могут быть просто нежными. Боль также может возникать при пальпации матки. Признаки воспаления можно также обнаружить при осмотре шейки матки с помощью спекулянта.
Диагностика воспаления яичников
Затем проводится мазок на флору, бактериальные культуры из цервикального канала и диагностическая ПЦР на инфекцию 3 6 .
Для выявления сальпингококка обычно проводят полный анализ крови и полный анализ мочи. При остром тубуловагините повышенное количество лейкоцитов (лейкоцитоз) и ускоренная скорость оседания эритроцитов (скорость оседания эритроцитов) в анализе крови указывают на воспаление. Анализ мочи дает информацию о состоянии мочевыводящих путей, поэтому врач будет искать количество лейкоцитов (лейкоцитурия) и наличие бактерий в моче (бактериурия). Если в анализе мочи есть значительные изменения, необходимо обратиться к урологу.
Инструментальные методы диагностики включают:
- любые нарушения менструального цикла;
- большое количество половых партнёров;
- аборты;
- использование внутриматочной спирали;
- наличие хронических очагов инфекции (тонзиллит, фарингит, цистит);
- перенесённые половые инфекции;
- хирургические вмешательства (удаление аппендикса, операция при внематочной беременности);
- любые лечебные и диагностические операции на органах малого таза;
- длительное бесплодие;
- невынашивание беременности.
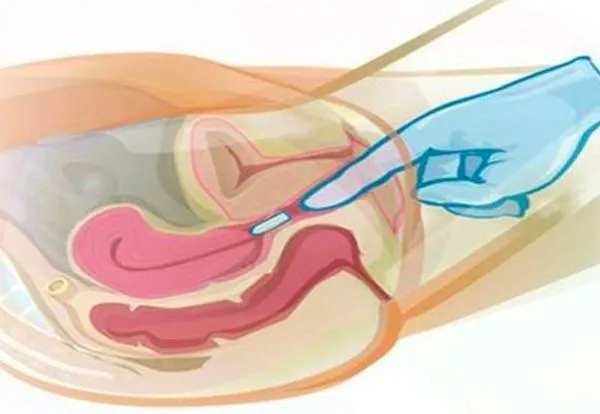
Ультразвуковое исследование показано всем женщинам с подозрением на сальпинго-оофарингит. Допплеровское ультразвуковое исследование также может быть использовано для оценки кровотока в органах малого таза. КТ и МРТ проводятся гораздо реже, только при необходимости проведения дополнительных исследований. В сложных случаях они дают лечащему врачу более полную картину.
Лапароскопия показана в двух случаях острого сальпингоофоретинита:
Лечение основано на применении современных антибиотиков, назначаемых в индивидуальном порядке. Лечение эффективно, если оно основано на симптомах, анамнезе (включая аллергологию), гинекологическом осмотре, анализах и УЗИ 1 .
Результаты бактериальных культур можно получить только через 5-7 дней. В это время врач назначает антибиотики и корректирует режим лечения в зависимости от результатов анализов и необходимости. В дополнение к антибактериальной терапии проводится противовоспалительная и дезинтоксикационная терапия 6 .
- ультразвуковое исследование (УЗИ) органов малого таза — это основной инструментальный метод исследования при сальпингоофорите;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- допплерометрия органов малого таза;
- лапароскопия.
К противовоспалительным препаратам относятся нестероидные противовоспалительные препараты (НПВП). Это группа препаратов, противовоспалительные и жаропонижающие свойства которых важны при лечении как острого, так и хронического сальпинго-октофтальмита в острой фазе. Чаще всего его принимают ректально в виде суппозиториев. Кроме того, принимается фитотерапия, то есть препараты с противовоспалительными свойствами растительного происхождения.
Лечение детоксикации проводится в больнице. Это инфузионная терапия в виде нормального физраствора, вводимого внутривенно для снятия интоксикации при тяжелом течении заболевания.
- При осложнениях (например, абсцессе яичника). Позволяет провести одновременно и диагностику, и лечение.
- Если хронический сальпингоофорит сочетается с другими гинекологическими заболеваниями: бесплодием, спаечной болезнью, кистозными образованиями яичников. При этом диагностическая лапароскопия обычно переходит в лечебную, выполняется в стационаре под общим наркозом.
Лечение воспаления яичников
Кроме того, назначаются противовоспалительные вагинальные суппозитории и противогрибковые таблетки. Суппозитории — это местное средство для лечения вагинита, а противогрибковые препараты используются для длительного антибактериального лечения с целью профилактики молочницы.
На этапе реабилитации гинеколог может назначить следующие методы лечения и профилактики: Плазмаферез, гирудотерапия, физиотерапия, озонотерапия, самолечение, курортное лечение, бальнеотерапия, акупунктура, иммуномодулирующая терапия. По мнению отдельных экспертов, эти методы повышают местный и общий иммунитет, улучшают кровообращение, устраняют застойные явления в органах малого таза, стабилизируют гормональный баланс и борются с остаточным воспалением, однако доказательств эффективности этих методов недостаточно.
Правильно назначенное лечение и соблюдение всех предписаний гинеколога приведут к полному излечению острого сальпингоофоретита. При хроническом сальпингоофорите следует регулярно наблюдаться у врача и обращаться к нему при первых признаках обострения заболевания 8 10.
Прогноз благоприятный, если пациент своевременно обращается за медицинской помощью и следует рекомендациям врача. Сексуально активные женщины должны быть проинформированы о рисках аборта и должны пройти обследование на заболевания, передающиеся половым путем. Если обнаружена инфекция, партнера пациента также следует направить на обследование к урологу.
Профилактические меры:
При первых признаках острого сальпингококкоза или обострения хронического сальпингококкоза следует обратиться к гинекологу. При длительной ремиссии (без эпизодов заболевания) следует консультироваться с гинекологом раз в год.
Прогноз. Профилактика
- использовать презервативы (особенно при наличии нескольких половых партнёров);
- придерживаться здорового образа жизни — отказаться от вредных привычек, правильно питаться, избегать стрессов и не нервничать по пустякам, достаточно спать ночью;
- избегать переохлаждения 59 .